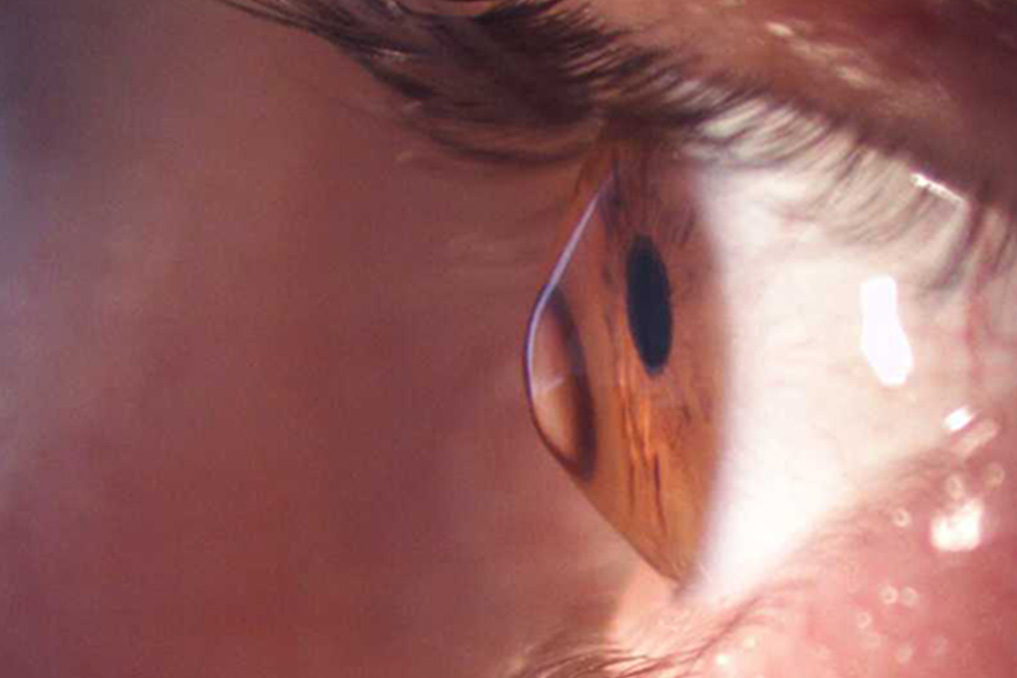
Keratokonus, korneanın (saydam tabaka) yapısal olarak zayıflaması ve incelmesi sonucu normalde kubbe şeklinde olan kornea yüzeyinin ilerleyici biçimde koni şekline dönüşmesiyle karakterize edilen bir göz hastalığıdır. Kornea, gözün en ön yüzeyinde yer alan ve ışığın kırılarak retina üzerine odaklanmasında birincil rol üstlenen saydam bir dokudur. Kornea şeklinin bozulması düzensiz astigmata yol açarak görme kalitesini belirgin biçimde düşürür. Gözlükle yeterli düzeltme sağlanamayan bulanık ve bozuk görme, keratokonusun en karakteristik yakınmasıdır. Hastalık genellikle ergenlik döneminde başlar ve 30 lu yaşlara kadar aktif bir ilerleme gösterebilir.
Keratokonus çoğunlukla her iki gözü etkilemekle birlikte iki göz arasında hastalığın şiddeti ve ilerleme hızı farklılık gösterebilir. Hastalığın erken evreleri hafif astigmat olarak değerlendirilip gözden kaçabilir ve tanı ancak kornea topografisi gibi özel tetkiklerle konulabilir. Günümüzde keratokonus tedavisinde önemli gelişmeler kaydedilmiştir. Cross-linking tedavisi ile hastalığın ilerlemesinin durdurulması mümkün hale gelmiş ve erken tanı sayesinde ileri cerrahi müdahalelere olan ihtiyaç belirgin biçimde azalmıştır. Bu nedenle özellikle risk grubundaki genç bireylerde kornea topografisi taramasının düzenli olarak yapılması büyük önem taşır.
Keratokonus Nedenleri
Keratokonusun kesin nedeni henüz tam olarak aydınlatılamamış olmakla birlikte hastalığın genetik yatkınlık, çevresel faktörler ve biyokimyasal süreçlerin etkileşimiyle geliştiği kabul edilmektedir. Kornea dokusunun yapısal bütünlüğünü sağlayan kollajen liflerinin çapraz bağlarında zayıflama, keratokonusun temel patolojik mekanizması olarak değerlendirilir. Bu zayıflama sonucunda kornea göz içi basıncına karşı direncini kaybeder ve ilerleyici biçimde incelip öne doğru konikleşir. Kornea hücrelerinde artmış oksidatif stres ve antioksidan savunma mekanizmalarındaki yetersizlik de bu dejeneratif sürece katkıda bulunan biyokimyasal faktörler arasında gösterilmektedir.
Genetik faktörler keratokonus gelişiminde önemli bir rol oynar. Ailede keratokonus öyküsü bulunan bireylerde hastalık gelişme riski genel popülasyona kıyasla belirgin biçimde yüksektir. Ancak keratokonus tek bir gene bağlı basit bir kalıtım modeli izlemez ve birden fazla genin etkileşimiyle ortaya çıkan poligenik bir yatkınlık söz konusudur. Çevresel tetikleyiciler arasında en güçlü kanıta sahip olan faktör kronik göz ovuşturmasıdır. Bunun yanı sıra atopik hastalıklar (alerjik rinit, astım, egzama), Down sendromu ve bazı bağ dokusu hastalıkları da keratokonusla ilişkilendirilmiştir.
Keratokonus Risk Faktörleri
Keratokonus için en belirgin risk faktörleri arasında aile öyküsü, kronik göz ovuşturma alışkanlığı ve atopik hastalıklar yer alır. Birinci derece akrabalarında keratokonus bulunan bireylerde hastalık gelişme olasılığı genel popülasyona kıyasla önemli ölçüde daha yüksektir. Alerjik konjonktivit, atopik dermatit, alerjik rinit ve astım gibi atopik durumlar hem doğrudan hem de neden oldukları göz kaşıntısı ve buna bağlı ovuşturma davranışı aracılığıyla keratokonus riskini artırır.
Hastalık tipik olarak ergenlik döneminde başladığından genç yaş başlı başına bir risk faktörü olarak değerlendirilir. Hormonal değişikliklerin kornea biyomekaniğini etkileyebileceği düşünülmektedir ve bu nedenle puberte dönemi, gebelik ve hormonal tedavi süreçlerinde keratokonusun aktifleşebileceği göz önünde bulundurulmalıdır. Down sendromu olan bireylerde keratokonus prevalansı genel popülasyona kıyasla belirgin biçimde yüksektir. Sert kontakt lens kullanımının keratokonusa neden olduğuna dair kanıt bulunmamakla birlikte uzun süreli lens kullanımına bağlı kornea irritasyonunun ovuşturma davranışını tetikleyebileceği göz önünde tutulmalıdır.
Göz Ovuşturmanın Keratokonusa Etkisi
Kronik ve şiddetli göz ovuşturma, keratokonus gelişimi ve ilerlemesinde en güçlü kanıta sahip değiştirilebilir risk faktörüdür. Göz ovuşturma sırasında kornea yüzeyine uygulanan mekanik basınç, zaten yapısal olarak zayıf olan kornea dokusunda kollajen liflerinin daha fazla hasar görmesine ve incelmenin hızlanmasına neden olabilir. Araştırmalar, keratokonus hastalarının büyük çoğunluğunun yoğun göz ovuşturma alışkanlığına sahip olduğunu ve ovuşturmanın bırakılmasının hastalığın ilerlemesinin yavaşlamasına katkıda bulunabileceğini göstermiştir.
Göz ovuşturma alışkanlığı çoğunlukla alerjik konjonktivite bağlı kronik kaşıntı nedeniyle gelişir. Alerjik belirtilerin etkin biçimde kontrol altına alınması, kaşıntıyı azaltarak ovuşturma ihtiyacını ortadan kaldırmada kilit bir role sahiptir. Keratokonus tanısı konulan veya risk grubunda bulunan bireylerin göz ovuşturmayı tamamen bırakmaları tedavinin ayrılmaz bir parçası olarak değerlendirilir. Ailelerin de bu konuda bilinçlendirilmesi özellikle çocuk ve genç hastalarda büyük önem taşır. Göz kaşıntısı hissedildiğinde ovuşturma yerine soğuk kompres uygulamak veya hekim tarafından önerilen antihistaminik damla kullanmak daha güvenli alternatiflerdir.
Keratokonus Belirtileri
Keratokonusun erken evre belirtileri genellikle sıradan bir kırma kusuru ile karıştırılabilir. Hasta başlangıçta hafif bulanık görme, gece görüşünde bozulma ve ışık kaynaklarının çevresinde haleler veya ışık saçılması gibi yakınmalar fark edebilir. Gözlük numarasında sık ve açıklanamayan değişiklikler, özellikle astigmat değerinde hızlı artış keratokonusun erken habercilerinden biri olabilir. Bu evrede gözlükle görme düzeltmesi genellikle yeterli düzeyde sağlanabilir ve hasta keratokonus tanısı almadan uzun süre takip edilebilir.
Hastalık ilerledikçe düzensiz astigmat belirginleşir ve gözlükle yeterli görme kalitesi sağlanamaz hale gelir. Hasta nesnelerin çift veya gölgeli görünmesinden, tek gözle bile çift görme yaşamasından ve okuma güçlüğünden yakınabilir. İleri evrelerde korneanın belirgin biçimde konikleşmesi nedeniyle alt göz kapağında Munson belirtisi adı verilen dışa doğru bir çıkıntı gözlemlenebilir. Çok ileri vakalarda korneanın aşırı incelmesine bağlı akut hidrops adı verilen kornea ödemi gelişebilir. Bu durumda korneada ani beyazlaşma, ağrı ve belirgin görme kaybı ortaya çıkar ve acil müdahale gerektirir.
Keratokonus Evreleri
Keratokonus klinik olarak hafif, orta ve ileri evre şeklinde sınıflandırılır. Bu evrelendirme kornea topografisi bulguları, kornea kalınlığı ve görme düzeyi gibi parametrelere dayanır. Hafif evrede kornea topografisinde düzensiz astigmat bulguları mevcuttur ancak kornea kalınlığı nispeten korunmuş durumdadır ve gözlükle kabul edilebilir bir görme düzeyi sağlanabilir. Bu evrede hastalık yalnızca kornea topografisi ile saptanabilir ve klinik muayene tek başına tanı koymada yetersiz kalabilir.
Orta evrede kornea incelmesi ve konikleşme daha belirgin hale gelir. Gözlükle yeterli görme düzeltmesi sağlanamaz ve hasta sert gaz geçirgen kontakt lenslere ihtiyaç duyar. Keratometri değerleri yükselmiştir ve kornea topografisinde düzensizlik artmıştır. İleri evrede kornea belirgin biçimde incelmiş ve konikleşmiştir. Vogt çizgileri (kornea striae) ve Fleischer halkası (kornea tabanında demir birikimi) gibi biyomikroskopik bulgular görülebilir. Kontakt lensle bile yeterli görme sağlanamayan veya lens toleransı kalmayan ileri evre hastalarda kornea nakli (keratoplasti) gündeme gelebilir. Evrelendirme, tedavi yönteminin seçilmesinde ve prognozun öngörülmesinde temel yol göstericidir.
Keratokonus Nasıl Teşhis Edilir?
Keratokonus tanısında kornea topografisi en kritik tanısal araçtır. Bu cihaz kornea yüzeyinin eğrilik haritasını detaylı biçimde çıkararak normal bir göz muayenesinde fark edilemeyecek düzensizlikleri ortaya koyar. Keratokonusa özgü topografik paternler arasında korneanın alt yarısında belirgin dikleşme (inferior steepening), asimetrik papyon deseni ve kornea apeksinin merkez dışına kayması yer alır. Kornea topografisi, hastalığın klinik bulgular ortaya çıkmadan önceki subklinik evresini bile saptayabilme kapasitesine sahiptir.
Kornea tomografisi (Pentacam, Galilei gibi cihazlar), kornea topografisinin ötesinde korneanın arka yüzey eğriliğini ve tüm kornea kalınlık haritasını da değerlendirerek tanı hassasiyetini artırır. Korneanın en ince olduğu noktanın lokalizasyonu ve kalınlık değeri keratokonus tanısında önemli parametrelerdir. Pakimetri ile kornea kalınlığının merkezi ve çevresel ölçümleri yapılır. Biyomikroskop muayenesinde ileri evrelerde Vogt çizgileri, Fleischer halkası ve kornea skarı gibi bulgular gözlemlenebilir. Korneobiyometri gibi kornea biyomekaniğini değerlendiren yeni nesil cihazlar da subklinik keratokonusun erken tanısında giderek artan bir kullanım alanı bulmaktadır.
Keratokonus Tedavisi
Keratokonus tedavisi hastalığın evresine, ilerleme durumuna ve hastanın görme ihtiyaçlarına göre bireysel olarak planlanır. Erken evrede ve görmenin gözlükle yeterli düzeyde düzeltilebildiği hastalarda gözlük kullanımı ile takip yeterli olabilir. Gözlükle yeterli görme sağlanamadığında sert gaz geçirgen kontakt lensler keratokonusun optik düzeltmesinde en etkili yöntemdir. Bu lensler kornea yüzeyindeki düzensizliğin önüne düzgün bir kırıcı yüzey oluşturarak görme kalitesini belirgin biçimde artırır. Hibrit lensler ve skleral lensler de sert lens toleransı düşük olan veya ileri evre hastalarda alternatif lens seçenekleri olarak kullanılmaktadır.
Hastalığın ilerlemesinin durdurulmasında korneal cross-linking (çapraz bağlama) tedavisi devrim niteliğinde bir gelişme olmuştur. Bu tedavide kornea yüzeyine riboflavin (B2 vitamini) damlatılır ve ultraviyole A ışığına maruz bırakılarak kornea kollajen liflerinin çapraz bağları güçlendirilir. Cross-linking, korneanın biyomekanik direncini artırarak hastalığın ilerlemesini durdurmayı veya belirgin biçimde yavaşlatmayı hedefler. Özellikle genç ve hastalığı ilerleme gösteren bireylerde erken dönemde uygulanması önerilir. İleri evrelerde kontakt lensle görme sağlanamıyorsa veya kornea skarı gelişmişse kornea halkası (Intacs) implantasyonu veya kornea nakli (keratoplasti) cerrahi seçenekleri değerlendirilebilir.
Keratokonus Hastalarına Lazer Yapılabilir mi?
Keratokonus tanısı almış hastalarda standart excimer lazer tedavisi (LASIK, Femto-LASIK, SMILE) uygulanmamalıdır. Lazer tedavisi kornea dokusunu incelterek kırma kusurunu düzeltme prensibine dayandığından zaten yapısal olarak zayıf ve ince olan keratokonuslu korneada lazer uygulanması hastalığın hızla ilerlemesine ve korneanın kontrol edilemez biçimde konikleşmesine (iatrojenik keratektazi) yol açabilir. Bu durum ciddi ve kalıcı görme kaybıyla sonuçlanabilir. Bu nedenle lazer tedavisi öncesi yapılan ön değerlendirmede kornea topografisi ile keratokonus ve subklinik keratokonus bulgularının dışlanması zorunludur.
Ancak bazı özel ve seçilmiş durumlarda cross-linking tedavisi ile kombine edilen sınırlı yüzeysel lazer uygulamaları (topoguided PRK + cross-linking) değerlendirilebilir. Bu kombine tedavide önce düşük dozda lazer ile kornea yüzeyindeki düzensizliğin kısmen düzeltilmesi, ardından cross-linking ile korneanın güçlendirilmesi hedeflenir. Bu yaklaşım her keratokonus hastası için uygun değildir ve yalnızca belirli uygunluk kriterlerini karşılayan, kornea kalınlığı yeterli olan ve hastalığın stabil olduğu gösterilmiş vakalarda deneyimli cerrahlar tarafından değerlendirilebilir. Karar, detaylı kornea tomografisi ve biyomekanik değerlendirme sonucunda bireysel olarak verilmelidir.
Çocuklarda ve Gençlerde Keratokonus
Keratokonus genellikle ergenlik döneminde başlar ve 10 ile 20 li yaşlar hastalığın en sık ortaya çıktığı dönemdir. Çocuklarda ve gençlerde keratokonus yetişkinlere kıyasla daha agresif bir seyir gösterme eğilimindedir ve ilerleme hızı belirgin biçimde daha yüksek olabilir. Erken yaşta tanı konulan vakalarda hastalığın daha uzun bir süre aktif kalacağı göz önünde bulundurularak tedavi planlamasının buna göre yapılması gerekir. Genç hastalarda cross-linking tedavisinin erken dönemde uygulanması, hastalığın ilerlemesinin durdurulması ve ileri evrelere ulaşmasının önlenmesi açısından kritik bir öneme sahiptir.
Çocuklarda ve gençlerde keratokonusun erken tanısı bazı zorluklara sahiptir. Genç bireyler görme değişikliklerini ifade etmekte güçlük çekebilir veya yakınmalarını önemsemeyebilir. Sık gözlük numarası değişikliği, astigmat değerinde hızlı artış veya gözlükle düzeltilemeyen görme bulanıklığı gibi bulgular keratokonusu düşündürmelidir. Ailede keratokonus öyküsü bulunan çocuklarda erken yaşlardan itibaren kornea topografisi taraması yapılması önerilir. Göz alerjisi ve göz ovuşturma alışkanlığının bu yaş grubunda yaygın olması da keratokonus riskini artırdığından alerjik belirtilerin etkin tedavisi ve ovuşturmanın kesinlikle bırakılması genç hastalarda tedavinin ayrılmaz bir parçasıdır.
Keratokonus Tedavi Edilmezse Ne Olur?
Tedavi edilmeyen keratokonusta kornea ilerleyici biçimde incelir ve konikleşir. Düzensiz astigmat giderek artar, gözlükle ve kontakt lensle sağlanabilen görme kalitesi kademeli olarak düşer. İleri evrelere ulaşan hastalarda kornea yüzeyinde skar dokusu oluşabilir ve bu skar korneanın saydamlığını bozarak görme kaybını daha da artırır. Korneada kalıcı skar geliştiğinde görmenin düzeltilmesi ancak kornea nakli ile mümkün olabilir.
Çok ileri vakalarda korneanın aşırı incelmesine bağlı akut korneal hidrops gelişebilir. Bu durumda kornea endotel tabakasındaki bir çatlak nedeniyle göz içi sıvısı kornea dokusu içine sızar ve kornea aniden şişerek opak bir görünüm alır. Akut hidrops şiddetli ağrı, gözyaşı akması ve belirgin görme kaybıyla kendini gösterir. Hidrops genellikle haftalar içinde kendiliğinden düzelir ancak geride kalıcı bir kornea skarı bırakabilir. Cross-linking tedavisinin yaygınlaşmasıyla birlikte günümüzde hastalığın bu denli ileri evrelere ulaşması daha nadir görülmektedir. Erken tanı ve zamanında tedavi ile kornea nakli ihtiyacının önlenmesi mümkündür.
Sıkça Sorulan Sorular
Cross-linking tedavisi ağrılı mıdır?
Cross-linking tedavisi sırasında kornea yüzeyine uyuşturucu damla uygulanır ve işlem boyunca belirgin bir ağrı hissedilmez. Ancak tedavi sonrası ilk birkaç gün kornea yüzeyinin iyileşme sürecinde batma, yanma, ışığa hassasiyet ve sulanma gibi yakınmalar yaşanabilir. Bu belirtiler ağrı kesiciler ve koruyucu kontakt lensle kontrol altına alınabilir ve genellikle bir hafta içinde büyük ölçüde geriler.
Keratokonus hastalarında kornea nakli kalıcı bir çözüm müdür?
Kornea nakli ileri evre keratokonusta başarı oranı yüksek olan bir cerrahi seçenektir ve nakledilen kornea uzun yıllar boyunca işlevini sürdürebilir. Ancak nakil sonrası düzensiz astigmat devam edebilir ve gözlük veya kontakt lens gereksinimi ortadan kalkmayabilir. Greft reddi riski düşük olmakla birlikte uzun vadeli takip gereklidir.
Cross-linking tedavisi görmeyi düzeltir mi?
Cross-linking tedavisinin birincil amacı hastalığın ilerlemesini durdurmaktır, doğrudan görme düzeltmesi sağlamak değildir. Ancak bazı hastalarda tedavi sonrası kornea yüzeyinde kısmi düzleşme gözlenebilir ve görme kalitesinde bir miktar iyileşme sağlanabilir. Görme düzeltmesi için gözlük, kontakt lens veya uygun vakalarda ek cerrahi yöntemler değerlendirilebilir.
Randevu için iletişime geçin
Detaylı muayene ve uzman görüş için randevu oluşturun.