Diyabetik retinopati, diyabet (şeker hastalığı) nedeniyle retina damarlarında meydana gelen hasarın yol açtığı kronik ve ilerleyici bir göz hastalığıdır. Retina, gözün arka bölümünde yer alan ışığa duyarlı sinir tabakasıdır ve görme fonksiyonunun gerçekleştirilmesinde merkezi bir rol üstlenir. Uzun süreli yüksek kan şekeri düzeyleri retinayı besleyen ince damarların duvarlarında yapısal bozulmalara neden olarak sızıntı, tıkanma ve anormal yeni damar oluşumu gibi bir dizi patolojik değişikliğe zemin hazırlar. Diyabetik retinopati, dünya genelinde çalışma çağındaki yetişkinlerde önlenebilir körlüğün en yaygın nedenlerinden biri olarak kabul edilmektedir.
Hem tip 1 hem de tip 2 diyabet hastalarında diyabetik retinopati gelişme riski bulunur ve hastalığın süresi uzadıkça bu risk belirgin biçimde artar. Diyabet tanısından 15 ila 20 yıl sonra hastaların önemli bir bölümünde bir düzeyde retinopati bulgusu saptanabilir. Hastalık erken evrelerde genellikle belirti vermeden ilerler ve hasta görme kaybı fark ettiğinde retinada ileri düzeyde hasar oluşmuş olabilir. Bu sinsi seyir, diyabet hastalarında düzenli göz dibi muayenesinin neden yaşamsal bir öneme sahip olduğunu açıkça ortaya koymaktadır. Erken tanı ve zamanında tedavi ile görme kaybının önlenmesi veya yavaşlatılması büyük ölçüde mümkündür.
Şeker Hastalığı Göz Sağlığını Nasıl Etkiler?
Diyabet, vücuttaki tüm damar yapılarını etkileyen sistemik bir hastalıktır ve göz bu etkinin en erken ve en belirgin biçimde gözlemlenebildiği organlardan biridir. Kronik hiperglisemi (yüksek kan şekeri) retinal damar endotelinde oksidatif stres ve inflamasyon yoluyla hasar oluşturur. Bu hasar damar duvarlarının geçirgenliğini artırarak retina içine sıvı ve kan sızmasına yol açar. Aynı zamanda küçük damarların tıkanması retina dokusunun oksijensiz kalmasına (iskemi) neden olur ve bu iskemik bölgeler anormal yeni damar oluşumunu tetikleyen büyüme faktörlerinin salınımını uyarır.
Diyabetin göz üzerindeki etkileri yalnızca retina ile sınırlı değildir. Diyabet hastalarında katarakt gelişimi genel popülasyona kıyasla daha erken yaşlarda ve daha sık görülür. Göz merceğinin şeker metabolizmasındaki bozukluklara bağlı olarak erken opaklaşması bu durumun temel mekanizmasıdır. Bunun yanı sıra diyabet, glokom riskini artırabilir ve özellikle ileri evre diyabetik retinopatide gelişen neovasküler glokom tedavisi güç ve ağrılı bir tablo oluşturabilir. Göz kuruluğu, kornea iyileşmesinde gecikme ve göz kas felçlerine bağlı çift görme de diyabetin göz sağlığını etkileyebileceği diğer klinik durumlar arasındadır.
Diyabetik Retinopatinin Evreleri
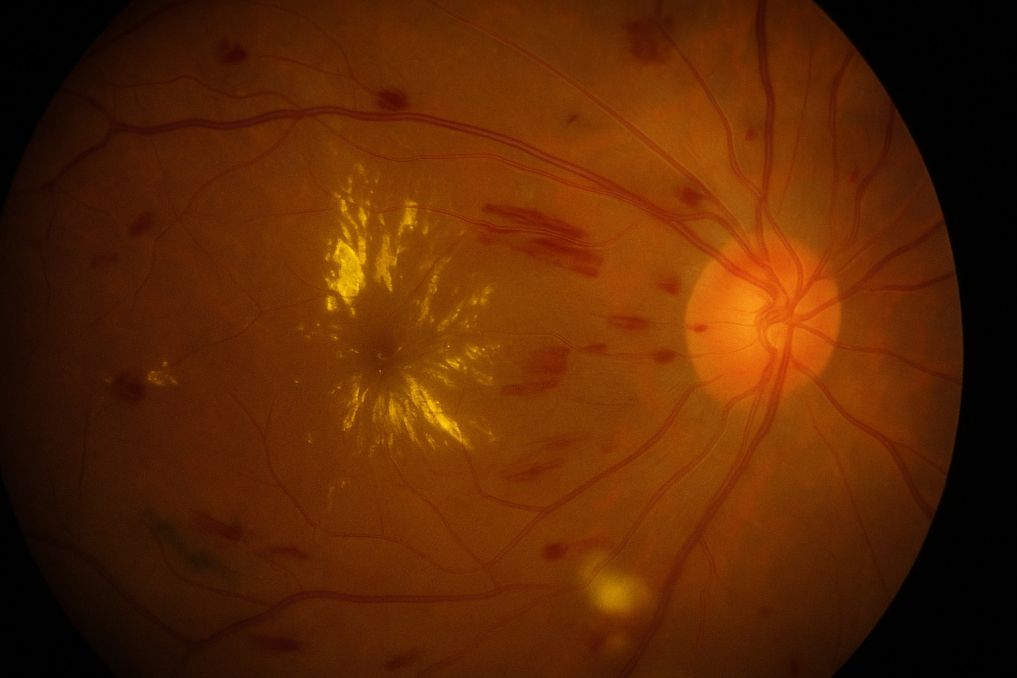
Diyabetik retinopati, retinal damar hasarının şiddetine ve anormal yeni damar oluşumunun varlığına göre iki ana evreye ayrılır. İlk evre olan nonproliferatif diyabetik retinopati (NPDR), damar duvarlarındaki hasar sonucu oluşan mikroanevrizmalar, retina içi kanamalar, sert eksüdalar ve pamuk yünü lekeleri gibi bulgularla karakterizedir. Bu evrede henüz anormal yeni damar oluşumu (neovaskülarizasyon) gelişmemiştir. NPDR kendi içinde hafif, orta ve şiddetli olarak derecelendirilir ve şiddetli NPDR, proliferatif evreye geçiş riski taşıyan kritik bir aşamadır.
İkinci evre olan proliferatif diyabetik retinopati (PDR), hastalığın en ileri ve en tehlikeli formudur. Bu evrede retinal iskemiye yanıt olarak retina yüzeyinde ve optik disk çevresinde anormal yeni damarlar oluşur. Bu damarlar yapısal olarak son derece kırılgandır ve kolayca kanamaya eğilimlidir. Her iki evrenin herhangi bir aşamasında diyabetik makula ödemi de tabloya eklenebilir ve görme kaybının en sık nedeni olarak karşımıza çıkar. Evrelendirme, tedavi planlamasının ve takip sıklığının belirlenmesinde temel yol gösterici olarak kullanılır.
Nonproliferatif Diyabetik Retinopati
Nonproliferatif diyabetik retinopati, diyabetik retinopatinin erken evresidir ve retinal damar duvarlarındaki hasarın ilk bulgularının ortaya çıktığı dönemdir. Bu evrede damar duvarlarında zayıflama sonucu oluşan mikroanevrizmalar en erken klinik bulgudur. Mikroanevrizmalar küçük damar balonlaşmalarıdır ve göz dibi muayenesinde küçük kırmızı noktalar olarak gözlemlenir. Hastalık ilerledikçe retina içi kanamalar, damar geçirgenliğinin artmasıyla biriken sert eksüdalar (lipoprotein birikimleri) ve sinir lifi tabakasındaki iskemik hasarı yansıtan pamuk yünü lekeleri tabloya eklenir.
Nonproliferatif diyabetik retinopati hafif evrede genellikle görmeyi etkilemez ve hasta herhangi bir yakınma bildirmeyebilir. Ancak hastalık orta ve şiddetli evrelere ilerledikçe retinal iskemi alanları genişler ve proliferatif evreye geçiş riski artar. Şiddetli NPDR tanısı konan hastalarda bir yıl içinde proliferatif evreye ilerleme olasılığı belirgin biçimde yüksektir. Bu nedenle şiddetli NPDR aşaması, yakın takip ve tedavi kararının kritik bir eşiği olarak değerlendirilir. Nonproliferatif evrede dahi makula bölgesinde ödem geliştiğinde merkezi görmede kayda değer düşüş yaşanabilir.
Proliferatif Diyabetik Retinopati
Proliferatif diyabetik retinopati, retinal iskeminin tetiklediği anormal yeni damar oluşumunun (neovaskülarizasyon) ortaya çıkmasıyla tanımlanan ileri evredir. Oksijensiz kalan retina dokusu, VEGF (vasküler endotelyal büyüme faktörü) başta olmak üzere çeşitli büyüme faktörlerini yoğun biçimde salgılar ve bu faktörler retina yüzeyinde, optik disk üzerinde ve hatta iris üzerinde yeni damar oluşumunu uyarır. Ancak bu yeni damarlar normal damar yapısından farklı olarak ince duvarlı, kırılgan ve düzensiz yapıdadır.
Bu kırılgan damarlar kolayca kanamaya yatkındır ve vitreus boşluğuna kanama (vitreus hemorajisi) geliştiğinde hasta aniden belirgin bir görme kaybı yaşar. Tekrarlayan kanamalar ve buna eşlik eden fibröz doku oluşumu retina yüzeyinde traksiyonel bantlara yol açabilir. Bu bantlar retinayı çekerek traksiyonel retina dekolmanına neden olabilir ve bu durum acil cerrahi müdahale gerektirebilir. Neovaskülarizasyonun iris ve ön kamara açısına yayılması ise trabeküler drenaj sistemini tıkayarak neovasküler glokom adı verilen, tedavisi güç ve ağrılı bir göz tansiyonu tablosuna yol açabilir. Proliferatif diyabetik retinopati, tedavi edilmediğinde kalıcı ve ağır görme kaybının en sık nedenlerinden birini oluşturur.
Diyabetik Makula Ödemi
Diyabetik makula ödemi, retinal damar geçirgenliğinin artması sonucu makulada (sarı noktada) sıvı ve lipoprotein birikiminin meydana gelmesidir. Makula, keskin ve detaylı merkezi görmenin sağlandığı bölge olduğundan bu alandaki ödem doğrudan görme kalitesini etkiler. Diyabetik makula ödemi, diyabetik retinopatinin herhangi bir evresinde ortaya çıkabilir ve diyabete bağlı görme kaybının en yaygın nedenidir. Hastalığın erken evrelerinde bile makula ödemi gelişerek belirgin görme düşüşüne yol açabilir.
Makula ödeminde hastalar merkezi görmede bulanıklaşma, renklerin soluk algılanması, düz çizgilerin eğri veya dalgalı görünmesi ve okuma güçlüğü gibi yakınmalar tanımlayabilir. OCT (Optik Koherens Tomografi) ile makuladaki sıvı birikimi ve retina kalınlığındaki artış mikron düzeyinde ölçülebilir ve tedavi yanıtının izlenmesinde altın standart olarak kullanılır. Diyabetik makula ödeminin tedavisi günümüzde ağırlıklı olarak göz içi anti-VEGF enjeksiyonlarına dayanmaktadır. Tedaviye erken başlanması ve düzenli takip ile merkezi görmenin korunması ve hatta iyileştirilmesi büyük ölçüde mümkündür.
Diyabetik Retinopati Belirtileri
Diyabetik retinopatinin en tehlikeli özelliklerinden biri, erken ve orta evrelerde çoğunlukla belirti vermeden ilerlemesidir. Hasta görme kaybı fark ettiğinde retinada ileri düzeyde hasar oluşmuş olabilir. Bu nedenle belirtilerin yokluğu, hastalığın bulunmadığı anlamına gelmez. İlk yakınmalar genellikle makula ödeminin gelişmesiyle veya proliferatif evreye geçişle birlikte ortaya çıkar. Merkezi görmede bulanıklaşma, okuma güçlüğü, renk algısında değişiklik ve görme alanında dalgalanma makula ödemiyle ilişkili tipik belirtilerdir.
Proliferatif evrede vitreus içi kanama geliştiğinde hasta gözünde aniden beliren karanlık lekeler, uçuşan cisimler veya tüm görme alanını kaplayan yoğun bir bulanıklık tanımlayabilir. Ciddi vitreus kanamasında görme birkaç dakika içinde dramatik biçimde düşebilir. Traksiyonel retina dekolmanı geliştiğinde ise görme alanında perde inmesi hissi ve ilerleyici görme kaybı ön plana çıkar. Bu belirtilerin herhangi birinin ortaya çıkması durumunda vakit kaybedilmeden göz hastalıkları uzmanına başvurulması gerekmektedir. Ancak en önemli mesaj, belirtiler ortaya çıkmadan önce düzenli göz dibi muayeneleriyle hastalığın erken evrede yakalanmasının gerekliliğidir.
Diyabetik Retinopati Nasıl Teşhis Edilir?
Diyabetik retinopatinin tanısı, göz bebeği büyütülerek yapılan kapsamlı bir göz dibi muayenesi ile konulur. Muayenede retina yüzeyindeki mikroanevrizmalar, kanamalar, sert eksüdalar, pamuk yünü lekeleri, venöz boncuklanma ve neovaskülarizasyon bulguları doğrudan gözlemlenerek hastalığın evresi belirlenir. Göz dibi muayenesi diyabet tanısı alan her hastada başlangıç değerlendirmesi olarak yapılmalı ve bulguların durumuna göre yıllık veya daha sık aralıklarla tekrarlanmalıdır.
Tanıyı desteklemek ve tedavi planlamasına yön vermek amacıyla ileri görüntüleme yöntemleri kullanılır. OCT, makula ödeminin varlığını, şiddetini ve tedavi yanıtını objektif biçimde değerlendiren temel görüntüleme aracıdır. Fundus floresein anjiyografisi (FFA) ise retinal dolaşımı detaylı biçimde görüntüleyerek damar sızıntılarının lokalizasyonunu, kapiller perfüzyon kaybının (iskemik alanların) yaygınlığını ve neovaskülarizasyonun varlığını ortaya koyar. OCT anjiyografi ise boya enjeksiyonu gerektirmeden retinal damar yapısını değerlendiren daha yeni bir yöntemdir. Bu tetkiklerin tümü, tedavi kararının doğru zamanda ve doğru yöntemle verilmesinde hekime kritik bilgiler sağlar.
Diyabetik Retinopati Tedavisi
Diyabetik retinopati tedavisi hastalığın evresine, makula tutulumunun varlığına ve görmeyi tehdit eden komplikasyonların bulunup bulunmamasına göre şekillenir. Tedavinin temelinde kan şekeri, kan basıncı ve kan lipid düzeylerinin etkin biçimde kontrol altına alınması yer alır. Sıkı metabolik kontrol, retinopatinin ilerlemesini yavaşlatan ve komplikasyon riskini azaltan en önemli sistemik yaklaşımdır. Hafif nonproliferatif evrede göze yönelik aktif bir tedavi gerekmeyebilir ve hasta düzenli göz dibi muayeneleriyle izlenir.
Makula ödemi geliştiğinde veya hastalık proliferatif evreye ilerlediğinde göze yönelik tedavi seçenekleri devreye girer. Göz içi anti-VEGF enjeksiyonları, lazer fotokoagülasyon ve vitrektomi cerrahisi diyabetik retinopatinin farklı evre ve komplikasyonlarında uygulanan başlıca tedavi yöntemleridir. Bu yöntemler tek başına veya birlikte kullanılabilir. Tedavinin amacı görme kaybını durdurmak, mümkünse görmeyi iyileştirmek ve ileri komplikasyonların gelişmesini önlemektir. Tedavi süreci genellikle uzun vadeli bir takip gerektirir ve hastanın hem göz kontrollerine hem de sistemik hastalık yönetimine uyumu tedavi başarısını doğrudan etkiler.
Göz İçi Enjeksiyon (Anti-VEGF) Tedavisi
Anti-VEGF enjeksiyonları, diyabetik makula ödemi ve proliferatif diyabetik retinopatinin tedavisinde birinci basamak olarak kabul edilen etkili bir tedavi yöntemidir. VEGF, retinal iskemiye yanıt olarak salınan ve anormal damar oluşumunu uyaran, aynı zamanda damar geçirgenliğini artırarak ödem oluşumuna katkıda bulunan bir büyüme faktörüdür. Anti-VEGF ilaçlar bu faktörün etkisini bloke ederek damar sızıntısını azaltır, makula ödeminin gerilemesini sağlar ve neovaskülarizasyonun kontrol altına alınmasına yardımcı olur.
Enjeksiyon, steril koşullarda göz yüzeyine uyuşturucu damla uygulandıktan sonra ince bir iğne ile göz içine (vitreus boşluğuna) yapılır. İşlem birkaç dakika sürer ve genellikle belirgin bir ağrı hissedilmez. Tedavi başlangıçta aylık aralıklarla uygulanır ve makula ödeminin yanıtına göre enjeksiyon aralıkları uzatılabilir veya gerektiğinde sıklaştırılabilir. Tedavi yanıtı her seans sonrası OCT kontrolü ile değerlendirilir. Bazı hastalarda birkaç enjeksiyon ile kalıcı düzelme sağlanabilirken bazı vakalarda uzun süreli ve tekrarlayan tedavi gereksinimi devam edebilir. Anti-VEGF tedavisinin etkinliği, tedaviye düzenli uyum ve kontrol muayenelerine devam edilmesiyle doğrudan ilişkilidir.
Lazer Fotokoagülasyon Tedavisi
Lazer fotokoagülasyon, diyabetik retinopatinin tedavisinde uzun yıllardır uygulanan ve etkinliği kanıtlanmış bir yöntemdir. Bu tedavide yüksek enerjili ışık demetleri retina yüzeyine yönlendirilerek hedeflenen bölgelerde kontrollü doku yanıkları oluşturulur. Proliferatif diyabetik retinopatide panretinal (dağınık) fotokoagülasyon uygulanır. Bu yöntemde retinanın periferik bölgelerine yüzlerce lazer atışı yapılarak iskemik retina dokusunun oksijen ihtiyacı azaltılır ve böylece VEGF salınımı baskılanarak neovaskülarizasyonun gerilemesi veya ilerlemesinin durdurulması hedeflenir.
Fokal veya grid lazer tedavisi ise daha çok makula ödemi tedavisinde kullanılmıştır. Bu yöntemde lazer, sızıntı yapan mikroanevrizmalara veya ödemli makula bölgesine hedefli biçimde uygulanır. Günümüzde makula ödeminin birincil tedavisi anti-VEGF enjeksiyonlarına kaymış olmakla birlikte lazer tedavisi bazı vakalarda tamamlayıcı bir yöntem olarak veya anti-VEGF tedavisine yeterli yanıt alınamayan olgularda alternatif olarak değerlendirilebilir. Panretinal lazer tedavisi ise proliferatif evrede neovaskülarizasyonun kontrolünde hala önemli bir tedavi seçeneği olarak yerini korumaktadır. Lazer tedavisi sonrası periferik görme alanında bir miktar daralma ve karanlığa adaptasyon kapasitesinde azalma gibi yan etkiler görülebilir.
Vitrektomi Cerrahisi
Vitrektomi, diyabetik retinopatinin ileri komplikasyonlarında uygulanan cerrahi bir tedavi yöntemidir. Bu ameliyatın en sık endikasyonları arasında vitreus içi kanama (vitreus hemorajisi), traksiyonel retina dekolmanı ve yoğun fibröz doku oluşumu yer alır. Vitreus hemorajisi kendiliğinden temizlenmediğinde veya altta yatan retina patolojisinin değerlendirilmesini engellediğinde vitrektomi ile kanama temizlenir ve eş zamanlı olarak retinaya gerekli lazer tedavisi uygulanabilir.
Ameliyat sırasında göz içindeki vitreus jeli çıkarılır, varsa retina yüzeyindeki fibröz bantlar ve membranlar dikkatle soyularak retina üzerindeki çekme kuvveti ortadan kaldırılır. Traksiyonel retina dekolmanı bulunan vakalarda retina yerine yatırılarak gaz veya silikon yağı tamponadı ile desteklenir. Vitrektomi cerrahisi mikrocerrahi tekniklerle küçük kesilerden gerçekleştirilir ve genellikle lokal anestezi altında uygulanabilir. Ameliyat sonrası iyileşme süreci uygulanan ek prosedürlere bağlı olarak değişir. Gaz tamponadı kullanılan vakalarda belirli kafa pozisyonlarının korunması gerekebilir. Vitrektomi, görmeyi tehdit eden ileri diyabetik retinopati komplikasyonlarında görme kaybını önleme ve mümkünse görmeyi geri kazandırma amacıyla uygulanan önemli bir cerrahi seçenektir.
Sıkça Sorulan Sorular
Diyabetik retinopati önlenebilir mi?
Diyabetik retinopati tamamen önlenemese de gelişme riski ve ilerleme hızı büyük ölçüde kontrol altına alınabilir. Kan şekerinin hedef değerlerde tutulması, kan basıncı ve kolesterol kontrolü, düzenli fiziksel aktivite ve sağlıklı beslenme retinopatinin başlangıcını geciktirebilir ve ilerlemesini yavaşlatabilir. Düzenli göz dibi muayeneleri ise hastalığın erken evrede yakalanmasını sağlayarak zamanında tedavi başlanmasına olanak tanır.
Diyabet hastası ne sıklıkla göz muayenesi yaptırmalıdır?
Tip 2 diyabet tanısı konulduğunda derhal ilk göz dibi muayenesi yapılmalıdır çünkü tanı anında retinopati zaten gelişmiş olabilir. Tip 1 diyabette ise genellikle tanıdan beş yıl sonra ilk muayene önerilir. Retinopati bulgusu yoksa yıllık kontrol yeterli olabilirken retinopati saptanan hastalarda takip sıklığı hastalığın evresine göre hekim tarafından daha kısa aralıklarla belirlenir.
Diyabetik retinopati tedavi edildikten sonra tekrar eder mi?
Diyabetik retinopati kronik bir hastalıktır ve altta yatan diyabet devam ettiği sürece tedavi sonrası nüks veya ilerleme riski bulunur. Anti-VEGF enjeksiyonları ile sağlanan düzelme tedavi kesildiğinde geri dönebilir. Bu nedenle tedavi yanıtının düzenli takibi ve gerektiğinde tedavinin tekrarlanması uzun vadeli görme koruması açısından büyük önem taşır. Sistemik metabolik kontrolün sürdürülmesi de nüks riskini azaltan temel faktördür.
Randevu için iletişime geçin
Detaylı muayene ve uzman görüş için randevu oluşturun.